Ataques epilecticos
La epilepsia es un trastorno provocado por el aumento de la actividad eléctrica de las neuronas en alguna zona del cerebro. La persona afectada puede sufrir una serie de convulsiones o movimientos corporales incontrolados de forma repetitiva. A esto se le llama "ataque epiléptico".Qué se debe hacer
- Lo ideal es tratar de echar a la persona en el suelo, porque si no terminará cayendo por sí misma con el consiguiente riesgo de lesión.
- Si el enfermo ya se está medicando, lleva siempre consigo unas pastillas, tabletas o similar y ha informado de ello a los que se encuentran con él en el momento del ataque, habrá que introducirle el fármaco en la boca antes o después de que se produzca la crisis (durante la crisis no tiene sentido porque el proceso digestivo se detiene).
- Hay que tener mucho cuidado al acercarse al enfermo, porque incluso estirado en el suelo despliega una fuerza inconsciente fuera de lo normal y puede dar golpes con cualquiera de las extremidades.
- Se deben apartar de inmediato todos los objetos que puedan estar a su alrededor, porque podría alcanzarlos y golpear o golpearse con ellos.
- Uno de los movimientos incontrolados que realice será probablemente con la boca, así que hay que tratar de ponerle entre los labios un objeto alargado y duro (un palo, por ejemplo), para que no se muerda la lengua ni los labios, que pueden terminar seriamente dañados.
- Para que no se golpee la cabeza contra el suelo durante las convulsiones, se le puede colocar debajo de la nuca un almohadón, o bien una prenda de ropa doblada.
- No hay que tratar de trasladar a la persona mientras sufre el ataque. Lo mejor es esperar a que éste pase. Si las convulsiones se prolongan más de cinco minutos, o se sabe con certeza que se trata de una persona diabética o embarazada, lo que se debe hacer es avisar a una ambulancia). Una vez superado el ataque epiléptico, el enfermo no recordará qué le ha pasado y se sentirá muy confuso; no hay que dejarle sólo, porque es posible que no recuerde dónde está o dónde vive.

Crisis asmática
Las personas con asma tienen sus bronquios inflamados. Esto hace que no sean tan eficaces a la hora de dejar entrar y salir al aire. La inflamación reduce el espacio dentro de los bronquios. Esto dificulta el paso del aire, sobre todo cuando sale con la espiración.
En una crisis se suman tres factores que hacen que cueste más que pase el aire:
- La inflamación del bronquio es mayor
- Hay una contracción de los músculos que rodean los bronquios
- Los bronquios se obstruyen y se produce más moco
Que hacer
- Si alguien está teniendo dificultad respiratoria, llame inmediatamente al número local de emergencias (066 en México).
- Examine las vías respiratorias, la respiración y el pulso de la persona y, de ser necesario, comience RCP.
- Afloje cualquier prenda de vestir ajustada.
- Ayude a la persona a administrarse cualquier medicamento recetado (como un inhalador para el asma u oxígeno en el hogar).
- Continúe vigilando la respiración y circulación de la persona hasta que llegue la asistencia médica. NO suponga que el estado de la persona está mejorando porque ya no se escuchan ruidos respiratorios anormales como sibilancias.
- Si hay heridas abiertas en el cuello o pecho, deberán cerrarse inmediatamente aplicando un vendaje, sobre todo si hay burbujas de aire en la herida. Coloque un vendaje sobre las heridas inmediatamente.
- Una herida en el pecho que "succiona" permite la entrada de aire a la cavidad torácica de la persona con cada respiración. Esto puede causar una atelectasia pulmonar. Coloque un vendaje en la herida utilizando un envoltorio plástico, una bolsa plástica o compresas de gasa cubiertas con vaselina, sellando la herida y dejando sólo una esquina abierta. Esto permite la salida del aire que está atrapado en el pecho, pero impide que el aire entre al tórax a través de la herida.

Ahogamientos
Es la obstrucción de las vías aéreas superiores causadas por líquidos
Que hacer en caso de que pase
- Pregunte si la persona se esta ahogando. Si la persona esta tosiendo fuertemente y puede respirar, no interfiera, espere y haga que la persona siga tosiendo. Si la persona no puede responder, llame al servicio medico de emergencia.
- Posicione sus manos. Forme un puño. Rodee a la persona por la espalda y coloque el dedo pulgar hacia el medio del abdomen de la persona (arriba del ombligo y debajo de la punta del tórax). Apriete el puño con la mano.
- De algunas compresiones abdominales. Presione el puño con rápidas compresiones en el abdomen (5 veces).
- Llame a su servicio medico de emergencia. Si no hay nadie todavía.
- Acueste a la persona boca arriba. Cheque la respiración. Si no respira
- Comience el rescate respiratorio. Extiende la cabeza hacia atrás y levante la barbilla. Apriete y cierre la nariz. Selle sus labios alrededor de la boca. De dos exhalaciones completas. Si las exhalaciones no van hacia adentro
- Vuelva a levantar la cabeza inténtelo de nuevo. Mueve la cabeza hacia atrás. Cierre la nariz, selle sus labios alrededor de la boca e inténtelo otra vez para dar dos exhalaciones. Si Los respiros todavía no entran.
- De compresiones abdominales. Móntese sobre las piernas de la persona. Ponga la palma de su mano en medio del abdomen, justo arriba del ombligo y debajo de la punta del tórax. Ponga la otra mano y las puntas de los dedos hacia la cabeza de la persona. De de 6 a 10 compresiones rápidas hacia delante y abajo.
- Barrido del objeto. Apriete la lengua contra la quijada. Si ve el objeto y puede alcanzarlo, barrarlo hacia fuera. Si la persona todavía no respira.
- Regrese al paso N° 6. Repita la secuencia hasta que la persona empiece a toser o respirar.

Calambre
Técnicamente, un calambre es un espasmo muscular involuntario (habitualmente una contracción). A diferencia de las contracturas, el calambre es ocasional, no permanente.
Que se debe de hacer cuando ocurre:
- Interrumpir la actividad. Normalmente, el propio calambre obliga a detenerse.
- Masajear el músculo. Se suele notar un cierto alivio al apretarle con fuerza.
- Tratar de estirar el músculo, ayudandose con las manos si es preciso (moviendo la articulación más próxima). Relajarlo un instante, y seguir tratando de estirar.
- Cuando el calambre remite, ponerse en movimiento con suavidad, de forma que el músculo trabaje. Si nos inmovilizamos se puede repetir.
- Refrescar con agua fría suele ayudar.

Desgarres
Son roturas del tejido muscular, más o menos extensas (la gravedad depende del área afectada). Puede ocurrir en cualquier músculo, pero de cara a la práctica de las artes marciales, la bestia negra en todas aquellas en las que se dán patadas altas es la rotura de los musculos de la cara interna del muslo (el famoso estirón).
Qué se debe hacer cuando ocurre:
- Lo primero de todo, aplicar hielo sobre la zona dolorida. A veces no es posible tener hielo en el gimnasio, por lo que se tratará de enfriar el músculo lo mejor posible (toallas empapadas en agua fría, una lata de refresco si hay una máquina dispensadora, lo que sea... lo más frío que se encuentre). Esto reducirá la inflamación y disminuirá o cortará la hemorragia si existe. Ha de mantenerse el frío durante unos 10 o 15 minutos.
- Colocar un vendaje compresivo alrededor del muslo y hasta la ingle. En todos los gimnasios debería de haber un botiquín, y contener vendas elásticas (las que no se estiran no sirven). Después de unos 20 minutos se quita el vendaje, se deja descansar 5 minutos, y se vuelve a poner.
- No se debe aplicar calor. Esto aumenta la hemorragia.
Manteniendo el vendaje y procurando no mover ni tocar la zona dolorida, se debe acudir al médico. De entrada se puede anticipar que la recuperación será larga, así que conviene tomarselo con calma y obedecer las instrucciones que dé el traumatólogo.
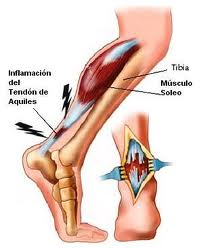
Luxaciones
Una luxación o dislocación es toda lesión cápsulo-ligamentosa con pérdida permanente del contacto de las superficies articulares por causa de un trauma grave, que puede ser total (luxación) o parcial (subluxación). En semiología clínica, el término se conoce como abartrosis o abarticulación.En estos casos, lo primero que se deberá hacer será:
- Inmovilizar la articulación afectada.
- Aplicar hielo sobre la zona de la lesión para producir analgesia.
- Reposo absoluto de la zona (no hacer masajes).
- Cuando una persona presenta una luxación, no se debe tratar de colocar el miembro afectado en su lugar bajo ningún concepto, ni tampoco se debe administrar ningún medicamento ni pomada (excepto si un médico lo prescribe).
- Trasladar a un centro hospitalario para las correspondientes pruebas, donde si es necesario se pondrá una férula.

Esguinces
Un esguince o torcedura es la rasgadura, torsión, distensión o estiramiento excesivo de algún ligamento (banda resistente de tejido elástico que une los extremos óseos en una articulación).
Primeros Auxilios
- Descanso/Reposo: La lesión debe permanecer inmóvil y no se debe aplicar fuerza adicional en el sitio del esguince: por ejemplo, en el caso de un esguince de tobillo, se debe evitar el caminar.
- Hielo: Se debe aplicar hielo inmediatamente en el esguince para reducir el dolor e hinchazón producidos por la lesión. Puede ser aplicado durante 10-15 minutos (una aplicación más prolongada puede agravar la lesión en lugar de curarla), de 3 a 4 veces al día. El hielo puede combinarse con unvendaje para proporcionar soporte al miembro afectado.
- Compresión: Es necesario usar apósitos, vendajes u otro tipo de envolturas para inmovilizar la lesión y brindar soporte. Cuando se hace el vendaje de un esguince, debe aplicarse más presión en la parte más distal de la lesión y disminuirla en dirección del corazón; esto permite que parte de los fluidos de la herida sean dirigidos hacia el torrente sanguíneo y se reciclen. En ningún caso la compresión deberá cortar o comprimir drásticamente la circulación del miembro comprometido.
- Elevación: Mantener el miembro afectado por un esguince (en relación con el resto del cuerpo) permitirá minimizar aún más la hinchazón y ayudará a disminuir los moratones.
Principio de rice
El primer paso en el caso de lesiones en tejido blando es el de reducir la inflamación. En particular el siguiente es el principio RICE.
R
Reposo:
Restar o restringir el movimiento de la zona lesionada, y no retornar demasiado pronto a la actividad. Si una extremidad inferior es lesionada, utilice muletas o transportación; en caso de lesiones en extremidades superiores, emplee tensores o estribo.
I
Hielo:
Colóquelo en el área lesionada directamente sobre el vendaje compreso humedecido de 10 a 20 minutos, remueva por 10 minutos, y repita por 3 veces
C
Compresión:
Aplicar presión reduce la hinchazón o hemorragia en las extremidades. Si es posible emplee una férula inflable o una sola vuelta de venda elástica mojada.
E
Elevación:
Si es posible, eleve el área dañada arriba del nivel del corazón, para reducir la presión sanguínea en esa zona.

Espasmo Diafragmatico
Es una contracción muscular dolorosa, de carácter involuntario y transitorio de un músculo o grupo de músculo
Que hacer:
- Poner al compañero en un lugar adecuado.
- Aplicar masaje y tracción en el músculo afectado.
- También se puede aplicar una pomada para activar la circulación.

Hipoglucemia
a hipoglucemia es una afección en la que las concentraciones de azúcar (glucosa) en la sangre son anormalmente bajas.
Como corregirla:
Afortunadamente la hipoglucemia se corrige con facilidad, ya que basta que el paciente consuma algún alimento o bebida con azúcar para que se restauren en forma rápida los niveles de la glucemia.

Golpe de calor e insolación
Son dos de las situaciones médicas más comunes en el verano. La primera es producto de la acción del calor sobre el organismo. No siempre tiene relación con la exposición prolongada al sol. La segunda tiene una relación directa con el tiempo de exposición solar (sobre todo en la cabeza).
Primeros auxilios:
- Trasladar al paciente a un lugar de sombra, fresco y ventilado.
- Colocarlo en posición semisentada, con el cuello en extensión ( no hiperextensión ) para mejorar la entrada de aire.
- Mojar la cabeza y aplicar compresas de agua fría en la frente y nuca.
- Hidratarlo dándole de beber pequeños sorbos de agua fresca.
- Derivación para observación médica.

Alergias
Son una respuesta inmunitaria hipersensible que presentan algunas personas al entrar en contacto con ciertas sustancias llamadas “alérgenos”, es decir, al inhalarlas, ingerirlas o tocarlas.
Tratamiento
- identificar el alógeno causante de la alergia
- colocarse en un lugar conde ya no exista contacto con esa sustancia
- uso de algún antihistamínicos previamente recetado por un médico
- Terapia de desensibilización

Desmayos
La pérdida del conocimiento es cuando una persona es incapaz de responder a otras personas y actividades. A menudo, se le denomina coma o estar en un estado comatoso.
Primeros Auxilios:
- Llame o dígale a alguien que llame al número local de emergencias (911 en los Estados Unidos).
- Revise las vías respiratorias, la respiración y el pulso de la persona con frecuencia. De ser necesario, inicie la respiración boca a boca y RCP.
- Si la persona está respirando, está boca arriba y usted no sospecha de una lesión de columna, gírela hacia el lado suyo con cuidado. Doble las piernas de tal manera que tanto la cadera como la rodilla queden en ángulos rectos. Luego, inclínele suavemente la cabeza hacia atrás para mantener la vía aérea abierta. Si en algún momento se detienen la respiración o el pulso, voltee a la persona boca arriba e inicie RCP.
- Si cree que hay una lesión en la columna, deje a la persona donde la encontró, siempre y cuando siga respirando. Si la persona vomita, gire el cuerpo entero a la vez hacia el lado, apoye el cuello y la espalda para mantener la cabeza y el cuerpo en la misma posición mientras lo voltea.
- Mantenga a la persona caliente hasta que llegue la ayuda médica.
- Si usted ve cuando una persona se desmaya, trate de evitar que se caiga. Acueste a la persona en el piso boca arriba y levántele los pies más o menos 12 pulgadas (30 cm).
- Si el desmayo probablemente se debe a un nivel bajo de azúcar en la sangre, suminístrele a la persona algo dulce de comer o beber una vez que haya recobrado el conocimiento.